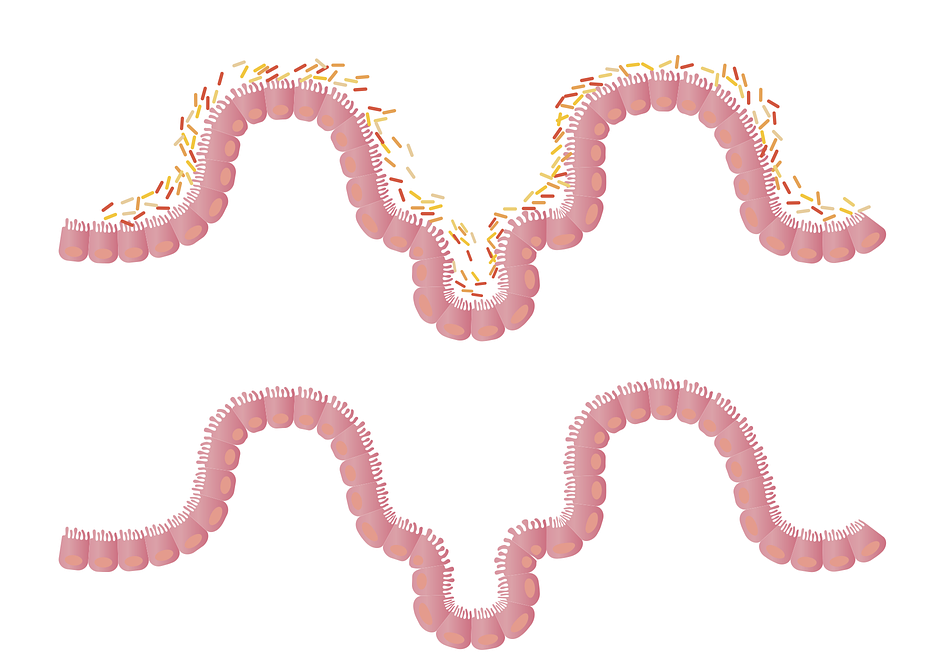
L’hyperperméabilité intestinale désigne une augmentation anormale de la perméabilité de la barrière intestinale. Normalement, cette barrière contrôle ce qui passe de l’intestin vers la circulation sanguine : elle laisse majoritairement entrer les nutriments essentiels au bon fonctionnement de l’organisme, tout en bloquant les toxines, bactéries et autres particules indésirables.
Lorsque cette barrière devient plus perméable que la normale, elle permet à des substances potentiellement nocives de pénétrer dans l’organisme. Cela peut entraîner une réponse inflammatoire chronique ainsi que divers troubles de santé, caractérisés par une grande variété de symptômes et de pathologies.
Quels symptômes/pathologies ?
- Troubles digestifs : ballonnements, douleurs abdominales, diarrhée ou constipation, gaz ;
- Fatigue persistante ;
- Sensibilité accrue à certains aliments ;
- Inflammations chroniques ou maladies auto-immunes (par exemple : maladie de Crohn, maladie cœliaque, polyarthrite rhumatoïde…) ;
- Difficultés de concentration, migraines, « brouillard » mental ;
- Etat dépressif, anxiété ;
- Affections de la peau : eczéma, acné, rosacée ;
- Troubles immunitaires, infections à répétition ;
- Troubles du sommeil ;
- Prise ou perte de poids ;
- Des troubles hormonaux : hypothyroïdie ou thyroïdite d’Hashimoto, résistance à l’insuline…
- Déficit en micronutriments (fer, B12, magnésium…).
Causes possibles de l’hyperperméabilité intestinale
1. Le stress chronique
Le stress chronique perturbe le fonctionnement normal de l’organisme et donc impact le système digestif dans son ensemble.
2. Une alimentation pro-inflammatoire
- Excès de sucre raffiné, d’aliments à index glycémique élevé et de produits ultra-transformés ;
- Gluten (en fonction de la quantité, de la qualité et de la sensibilité propre à chacun) ;
- Protéines de lait ;
- Graisses trans (huiles végétales raffinées ou transformées pour une plus grande résistance à la température) ;
- Huiles ou aliments riches en oméga-6 (soja, tournesol, arachide, maïs…) ;
- Charcuterie grasse ;
- Alcool,
- Additifs alimentaires (émulsifiants, édulcorants, conservateurs, arômes artificiels…) ;
- La cuisson à haute température des aliments ;
- Les aliments frits.
Ces éléments favorisent l’inflammation intestinale et la porosité de la barrière.
3. Une dysbiose intestinale
Un déséquilibre du microbiote (trop peu de « bonnes » bactéries et trop de bactéries « opportunistes ») fragilise l’intestin et perturbe ses mécanismes de défense.
On peut parler aussi de « SIBO » qui se caractérise par une quantité de bactéries trop importantes dans l’intestin alors qu’il ne devrait pas y en avoir autant. Le SIBO peut être une cause d’hyperperméabilité intestinale mais également la conséquence. Pour diagnostiquer un SIBO, on peut avoir recours au test respiratoire ou « breath test ».
4. Certains médicaments
- Antibiotiques (déséquilibrent le microbiote) ;
- Anti-inflammatoires (AINS) ;
- Inhibiteurs de la pompe à protons (IPP) ;
- Corticoïdes ;
- Certains antidépresseurs.
Ils peuvent perturber la flore intestinale ou l’intégrité des cellules intestinales.
5. Les carences nutritionnelles
Manques en :
- Zinc ;
- Fer ;
- Vitamines du groupe B (notamment B2, B3 et B9) ;
- Vitamine D ;
- Vitamine A ;
- Oméga-3 ;
- Glutamine.
Ces nutriments sont essentiels à la réparation de la muqueuse et à la régulation de la réponse inflammatoire.
6. Les infections intestinales
Parasites, virus, bactéries pathogènes peuvent altérer durablement la paroi et le microbiote.
7. Les maladies inflammatoires
Certaines pathologies comme la maladie cœliaque, la maladie de Crohn ou la diverticulite peuvent augmenter la perméabilité intestinale.

Comment diagnostiquer une hyperperméabilité intestinale ?
Les symptômes cliniques constituent déjà un bon indicateur pour détecter une éventuelle hyperperméabilité intestinale. L’analyse de l’alimentation quotidienne, des habitudes de vie ainsi que des antécédents familiaux permet également d’obtenir des informations cruciales.
Cependant, pour confirmer ces hypothèses, il est utile d’effecteur certaines analyses pour l’affirmer.
- Test au lactulose/mannitol (test de perméabilité intestinale)
- Dosage de la zonuline (pas toujours fiable)
- Endotoxine circulante (LPS)
- Analyse des selles (pour détecter une éventuelle maladie inflammatoire)
- Examen spécialisé si suspicion de maladie (maladie cœliaque, thyroïdite d’Hashimoto, maladie de Crohn…)
Pistes et solutions pour rendre l’intestin moins poreaux et retrouver une barrière intestinale plus efficace
Une fois les symptômes identifiés, les habitudes alimentaires et de vie examinées, les antécédents familiaux pris en compte et des analyses ciblées réalisées, il devient possible d’intervenir de manière plus précise et efficace afin d’améliorer la situation et le confort de vie de la personne.
Voici les pistes d’actions points par points.
1. Améliorer son alimentation
- Favoriser les aliments bruts, riches en micronutriments.
- Limiter/éviter : sucre, aliments ultra-transformés, fritures, alcool, gluten et protéines de lait dans un premier temps.
- Privilégier : fruits de saison, légumes de saison, noix/noisettes, graines de chia, légumineuses, petits poissons gras riche en oméga-3 (maquereau, sardine, hareng), sarrasin, patate douce, pomme de terre vapeur, riz basmati, quinoa, œuf, viande et volaille maigre, produits laitiers idéalement à base de lait de chèvre/brebis (si toléré).
2. Réparer la muqueuse
Nutriments souvent recommandés en première intention :
- L-glutamine
- N-acétylcystéine
- Zinc
- Vitamine D
- Vitamine A
- Vitamines du groupe B (en particulier B2, B3 et B9)
- Magnésium
- Oméga-3 (EPA et DHA)
- Fer (en injection de préférence) si déficit confirmé par une prise de sang
À personnaliser selon chaque cas.
3. Rééquilibrer le microbiote
- Probiotiques adaptés (souvent multi-souches).
- Prébiotiques (fibres solubles, FOS, GOS) si bien tolérés.
- Ferments lactiques naturels : yaourt, kéfir, choucroute, légumes lactofermentés, kombucha.
4. Réduire le stress
- Cohérence cardiaque ;
- Méditation ;
- S’aérer chaque jour ;
- Retrouver le contact avec la terre ;
- Marcher dans les bois.
Ou toute autre activité qui permet de vous détendre.
5. Identifier des sensibilités alimentaires éventuelles
Parfois temporaires :
- Gluten ;
- Produits laitiers ;
- Certains aliment riche en fibres alimentaires (légumes, fruits, céréales complètes, légumineuses…) ;
- Soja ;
- Œufs ;
- Additifs alimentaires.
On peut tester une éviction ponctuelle et réintégrer progressivement (type régime sans fodmaps).
6. Améliorer le mode de vie
- Hydratation optimale ;
- Régulariser le transit ;
- Avoir un sommeil plus réparateur ;
- Pratiquer une activité physique régulière ;
- Réduction/suppression de l’alcool,
- Compléments alimentaires ciblés au cas par cas.
En résumé, l’hyperperméabilité intestinale est un phénomène multifactoriel. Elle résulte souvent d’un ensemble de causes (stress, alimentation, dysbiose, carences, infections…) et peut entraîner un large éventail de symptômes digestifs et extra-digestifs ainsi que de pathologies.
La prise en charge repose sur une combinaison d’alimentation anti-inflammatoire, gestion du stress, rééquilibre du microbiote et soutien nutritionnel.
Chaque cas d’hyperperméabilité intestinale est unique et le traitement doit être ajusté à chacun.